比黑死病還可怕的隱形殺手:白色瘟疫(結核病)是甚麼?
什麼是白色瘟疫?
「白色瘟疫」是結核分枝杆菌造成的結核病,簡稱結核。它不是突然爆發的劇烈疫情,而是長期、慢性地奪走生命。歷史上它曾在1815年使英國四分之一人口死亡,過去200年估計奪去約10億人性命;即使在今天,結核仍是全球致死人數最多的傳染病之一。大約每四個人中就有一人曾被感染,全球潛伏感染者可達20億人,其中約十分之一會在生命中某個時候轉為活動性結核。
如何入侵與隱匿:結核菌的生存策略
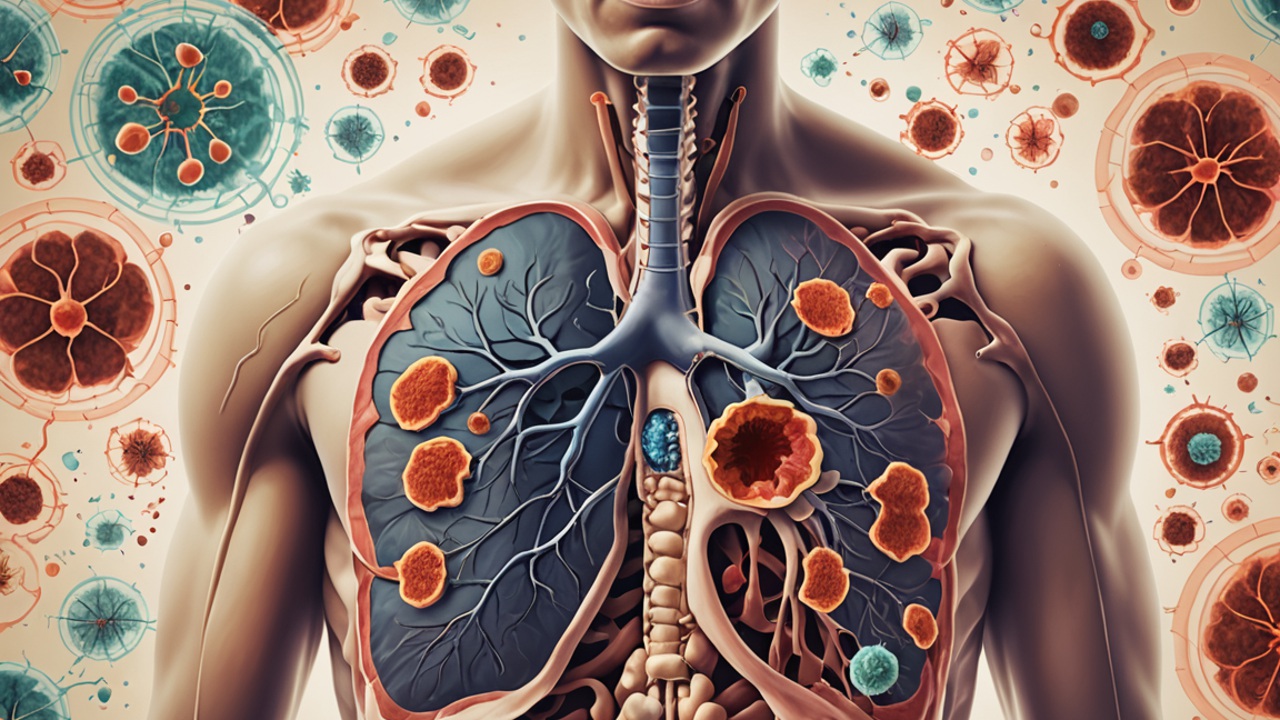
結核菌經由呼吸道進入肺部,首先被免疫系統的巨噬細胞吞噬。巨噬細胞本來是清除細菌的專家:吞下入侵者後會用酸性物質將其消化。但結核菌有一層厚厚的蠟質細胞壁,能抵抗這些酸,並在巨噬細胞內生存、複製,甚至改造宿主細胞,讓巨噬細胞變成適合它居住的溫床。
從潛伏到發病:肉芽腫的故事
當免疫系統發現問題,會把被感染或死亡的巨噬細胞包裹起來,形成肉芽腫(一種白色斑點)。對細菌來說,這是個能躲藏多年的避風港——營養尚存又能防止被宿主完全清除。這就是「潛伏結核」,在這個階段通常沒有明顯症狀,但細菌仍在養精蓄銳。當免疫力下降時,肉芽腫可能破裂,細菌大量釋出,引發活動性肺結核,免疫反應過度導致肺組織壞死、積液與嚴重咳嗽,甚至咳血。
傳染方式與日常風險
活動性結核患者會在咳嗽或打噴嚏時,將細菌以含水微小飛沫擴散到空氣中。最容易感染的是與患者長時間接觸的人:家人、朋友、同事或住在擁擠、通風不良場所的人。工業革命時城市過度擁擠便催生結核爆發;今天在擁擠的城市和貧窮地區仍然是主要風險。一般情況下一名活動性患者每年可感染5到15人;在疫情封鎖時反而曾有資料顯示平均每人感染2到3人,顯示人際互動模式會影響傳播。
為何結核依然致命?藥物、疫苗與社會因素
結核曾被藥物控制:1940到1965年間研發出多種療法,能治癒肺結核。現今多數活動性肺結核可用四種抗生素、四個月左右的療程治癒。但問題在於分配不均、治療中斷與藥物濫用,讓耐藥株逐漸增加;另外,從1965年到2012年長期缺乏新藥研發,直到近年才又出現新藥。現有疫苗BCG已有百年歷史,保護力有限。2023年全球仍有約130萬人死於結核,病例集中在印度、中國、印度尼西亞、菲律賓、巴基斯坦與尼日利亞等國家,東南亞佔了近一半的死亡。
結核的慢性特性:為何容易被忽視?
結核不像某些病毒會在幾天內讓世界驚慌,它的進程緩慢,症狀可能在幾個月內逐漸出現,常被誤以為是長期咳嗽或營養不良。正因為它悄悄消耗宿主,人們對它的重視度不足,使防治資源短缺,病情更難根除。
我們能做什麼?
認識結核、及早診斷與按療程完整服藥至關重要。新一代快速檢測與正在改良的疫苗、以及近年的新藥,提供了真正翻轉局勢的機會。但要成功消滅結核,需要資源投入、改善居住與工作環境、加強篩檢與追蹤,還有全球合作分享藥物與技術。結核是一個可以被治癒、但被忽視的疾病;只要社會重視、把檢測與治療送到有需要的人手中,白色瘟疫是有可能被打敗的。